スタッフブログ
Blog 歯の移植「できる?できない?」
Contents
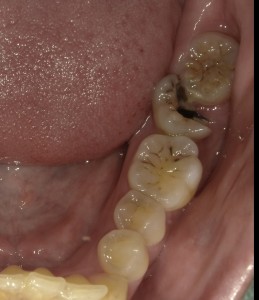
歯の移植(自家歯牙移植治療)は、「むし歯、歯周病、歯の破折などで抜歯治療が適応になってしまった部分に、”健康な親知らず”や”生え方の異常などで使用されていない歯”を移植し有効活用できる方法」です。
歯の移植は、その特性からインプラント治療に類似している点も多く、治療を受けるにあたっては患者様も治療の概要について理解した上で担当医と相談することが望ましいでしょう。
今回は「歯の移植」について、その適応や治療の流れについて解説します。

歯の移植の適応
歯の移植治療は「生体の反応を利用した治療」で、手術を伴う治療ですから、口腔外科治療への知識・経験が重要となります。加えて、歯の根っこの治療や被せによる咬み合わせ治療も必要となり、口腔内を総合的に診断することが求められる治療であると言えます。
治療を計画するにあたり、歯の移植が適応可能かどうか正しく判断することは当然ながら予後に直結します。
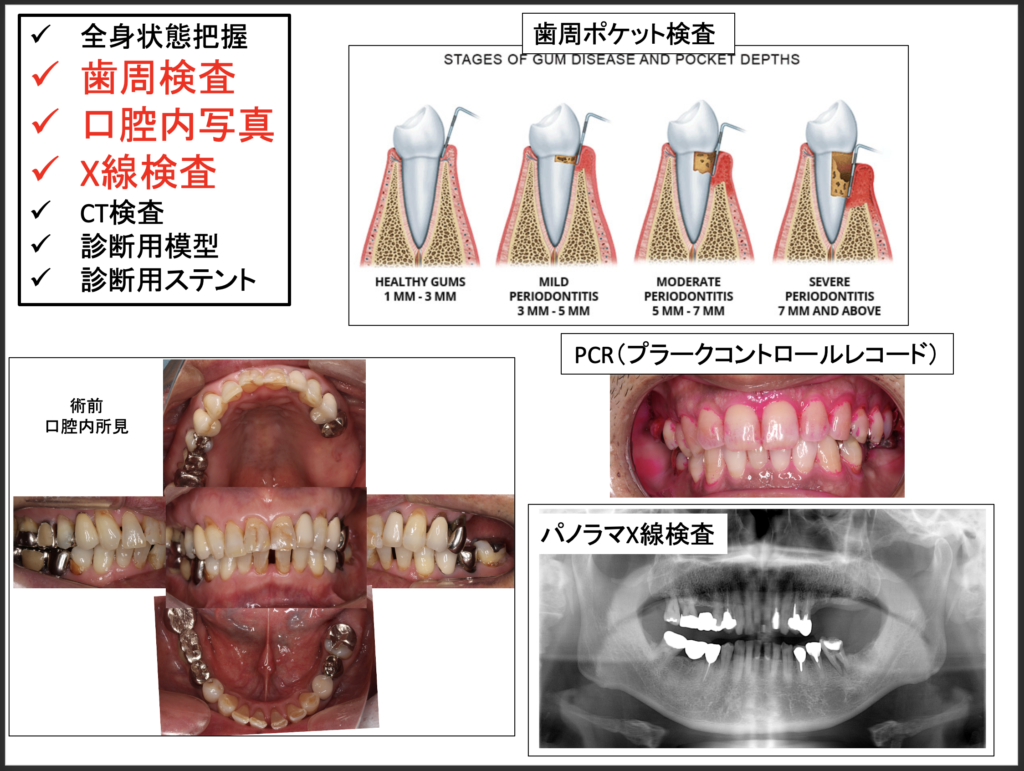
⒈歯周病の状態
歯の移植において歯周病の状態を評価することは非常に重要です。
歯周病の状態を評価するために、口腔内全体での歯周ポケット検査やプラークコントロール検査(歯ブラシが適切に当てれているかどうか)はもちろん、レントゲン検査や口腔内写真検査も必須と言えるでしょう。
歯周病がある場合は、先にしっかりと歯周基本治療(プラークや歯石の除去)を行い、歯ぐきの状態を再確認したうえで移植の適応を判断します。
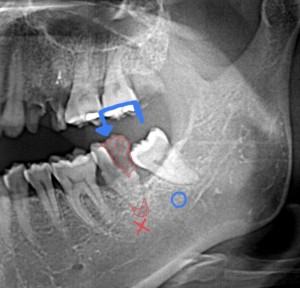
進行した重度の歯周病などでは、骨がやせており、移植歯(ドナー)を埋入できるだけの受け入れ側の骨(レシピエント)の幅や高さが得られない可能性があります。また、移植歯が骨と接合するために必要な「歯根膜」が細菌感染していたり、消失している可能性もあり、その場合は歯の移植が適応困難となります。
⒉受容側の骨(レシピエント)の状態
受け入れ側の骨(レシピエント)の状態も非常に重要です。
受容側の歯が抜歯適応になってしまった原因は様々で、受け入れ側の骨の状態も様々なことが予想されます。抜歯適応の原因は主に、むし歯、歯周病、歯の破折などですが、重度の歯周病や、歯の根っこの病変、炎症による顎骨嚢胞などで顎骨吸収(骨がやせてしまうこと)し、移植歯(ドナー)を埋入できるだけの受け入れ側の骨の幅や高さ量が不十分な場合は。歯の移植が適応外となることもあります。
歯の移植は「生体の反応(骨が生きていること)を利用した治療」です。抜歯適応の歯の状態が悪く、骨に炎症(骨髄炎や硬化性骨炎)が起こっていて、骨の生体反応が悪くなっていることもあります。炎症によって骨の中の血流が乏しくなると、術後感染や顎骨接合不全の原因となります。
術前にレントゲン検査はもちろん、CT検査で3次元的に「骨の状態」を評価し診断することは歯の移植治療に必須となります。
⒊移植歯(ドナー)の状態
移植歯(ドナー)の状態が重要であることは理解しやすいと思います。
ドナーには親知らずを利用することが多いですが、親知らずの歯根形態は一様でないことがほとんどです。サイズが合っていなかったり、歯の根っこの形が複雑であったり、歯周病に罹患していて歯根膜が失われている場合はドナーとして利用することができません。
下記が条件として挙げられます。
- 歯周病を発症していない歯であること。または埋まっている歯(埋伏歯)である歯。
- 神経が生きている歯が望ましい。
- 歯の根っこが複数あったり複雑でないこと。具体的には単純な1根で、曲がっていない(湾曲)歯が望ましい。
術前にレントゲン検査はもちろん、CT検査で3次元的に「移植歯の状態」を評価し診断することは歯の移植治療に必須となります。

⒋咬み合わせ
咬み合わせも重要な診査項目です。歯の移植は基本的に奥歯に適応することがほとんどで、被せによる咬み合わせ治療を行う必要があることが多く、その際に咬み合わせが受け口や歯並びの不正によって正常でない場合は被せによる咬み合わせ治療が難しいことがあります。
咬み合う対合の歯との関係も重要です。例えば、下顎に歯を移植する場合、上顎の対合の歯が延びていて歯を移植するスペースが不足している場合もあり、事前の診断が重要となります。
必要な場合は、術前に型取りを行って模型や3D上で咬み合わせを確認しシュミレーションを行います。
また、歯ぎしりや食いしばりなどがある場合は要注意です。移植歯が顎骨と接合して安定するには、移植歯を固定し安静に保つことが重要ですが、夜間の不意な歯ぎしりや食いしばりによって移植歯がダメージを受けてしまうことがありえます。必要な場合は移植治療までに治療したり、マウスピース等での対応を要します。
⒌全身の状態や服薬の状況
歯の移植は「生体の反応(骨が生きていること)を利用した治療」です。手術を伴いますから、全身の状態や服薬の状況を把握することは勿論のこと重要です。
例えば、糖尿病や腎不全、自己免疫疾患でのステロイド使用などがある場合、術後感染や移植歯の顎骨接合不全の原因となりえます。また、骨粗鬆症においても、骨のリモデリングが正常でなくなっているため、移植歯の顎骨接合不全のリスクとなります。
また、歯の移植は40歳以上になると移植後の歯の喪失率が高まると言われています。もちろん個人差がありますが、歯の移植は「生体の反応を利用した治療」ですから、年齢が上がるにつれて治りが悪くなったり、歯周病のリスクが上がることは想像に難しくないのではないでしょうか。明確に「○歳以上は不可」といった科学的根拠はありませんから、歯科医師とメリット・デメリットを総合的に勘案して治療を選択することが重要です。
歯の移植治療の流れ
歯の移植(自家歯牙移植)の基本的な治療の流れと治療期間について示します。個人差・条件によって下記をタイミングによって各々組み合わせます。全体的な治療期間は、おおよそ約3〜6ヶ月程度を要します。
⒈検査・診断
安全な移植手術を行うため、下記の必要な検査を行います。
- 全身状態把握
- 歯周検査
- 口腔内写真
- X線検査
- CT検査
⒉歯周基本治療
歯周治療がある場合は、先にしっかりと歯周基本治療(プラークや歯石の除去)を行い、歯ぐきの状態を再確認したうえで移植の適応を判断します。
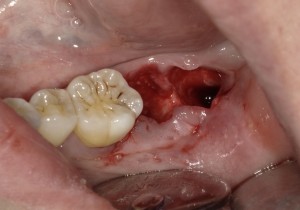
⒊抜歯治療
保存不可能な歯を適切に抜歯処置します。条件によって移植手術より以前に行います。
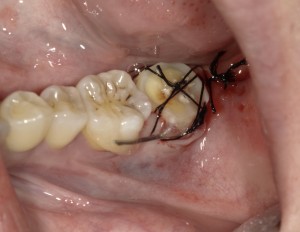
⒋歯の移植手術
抜歯した部分(受容側:レシピエント)に、採取した歯(供給側:ドナー)を埋入します。基本的に隣の歯とワイヤーで連結し固定を行います。
⒌骨接合のための待機期間
移植した歯と顎骨が接合するのに約2〜6ヶ月待機します。
⒍根管治療
およそ術後約3〜4週間ごろから移植した歯に根管治療(歯の神経の治療)を開始します。
⒎固定除去
移植した歯が安定していることを確認したら、術後約1〜2ヶ月ごろ隣の歯との固定を外します。
⒏仮歯による微調整
必要によって仮歯を作成し、噛み合わせや歯茎との調和を確認・微調整します。
⒐最終補綴(かぶせ)治療
装着した土台の型取りをして、かぶせ(基本的にセラミック冠)を製作して装着します。
まとめ
歯の移植を成功させるには、歯の移植が適応可能かどうか正しく診断することが重要です。診断する内容としては、
- 歯周病の状態
- 受容側の骨(レシピエント)の状態
- 移植歯(ドナー)の状態
- 咬み合わせ
- 全身状態や服薬の状況
が挙げられます。
また、歯の移植(自家歯牙移植)は治療のステップが各種存在し、全体的な治療期間はおおよそ約3〜6ヶ月程度を要します。
歯の移植は「生体の反応を利用した治療」ですから、口腔外科治療の経験が豊富な歯科医師に治療を依頼する方が無難と言えます。加えて、インプラント治療の手術経験を兼ね備えている歯科医師が理想と言えるでしょう。
ジョージ歯科口腔外科は、口腔外科治療に積極的に取り組んでいる「日本口腔外科学会認定医」かつ、インプラント治療のエキスパートである「日本口腔インプラント学会専門医」であることに加え、全身的な医学的背景に精通した「医学博士」が、責任を持って歯の移植治療を提供致します。
最後まで読んで頂きありがとうございました。
監修者情報

玉岡丈二 ジョージ歯科口腔外科 院長
歯科医師。医学博士。日本口腔インプラント学会専門医。日本口腔外科学会認定医。
「医学と歯学を繋ぐ」と「インプラント」を専門とし、兵庫医科大学にて医学博士号を取得。兵庫医科大学歯科口腔外科学講座助教を経て、専門医として口腔領域の多岐にわたる手術を担当。2023年ジョージ歯科口腔外科を開院し、「まっすぐに」向き合う医療を志す。
著書・論文に『「人生100年時代」 のインプラント治療の考えかた』『口腔インプラント医が知っておくべき骨吸収抑制薬の知識(日口腔インプラント誌2019)』等。